RADS (Rådet for Anvendelse af Dyr Sygehusmedicin) har fremlagt vejledning vedrørende behandlinger for myelomatose. Denne kan ses her.
Artikler
Her kan ses nogle af artiklerne, der er blevet trykt i medlemsbladet. Artiklerne er sorteret således, at de nyeste er øverst. I parentes ses datoen for udlægning på hjemmesiden. Tallene i de efterfølgende kantede parenteser angiver hvor mange gange artiklen er blevet læst efter 1. august 2008.
Patienterne er ikke kun taknemmelige
“Man er menneske, også når man er patient. Men hvad gør det ved et menneskes liv at få en alvorlig kræftsygdom som myelomatose”
SKREVET AF NINA VEDEL-PETERSEN D.
Behandlere underrapporterer symptomer og bivirkninger
“Når behandlere vurderer sygdomssymptomer og bivirkninger ved behandlingen af myelomatosepatienter, er der tale om en generel underrapportering”
Skrevet af Nina Vedel-Petersen d.
Nyt fra Seminaret – inddeling af behandlinger
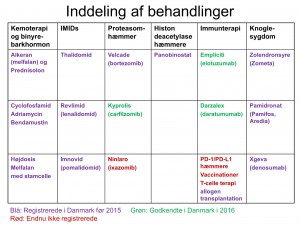 På Seminaret den 27 Oktober 2016 fortalte læge og professor Niels Abildgaard om nye kliniske protokoller (video fra dagen er på vej) – i den forbindelse viste han en god oversigt over de forskellige typer behandlinger, som vi gerne vil dele med jer her.
På Seminaret den 27 Oktober 2016 fortalte læge og professor Niels Abildgaard om nye kliniske protokoller (video fra dagen er på vej) – i den forbindelse viste han en god oversigt over de forskellige typer behandlinger, som vi gerne vil dele med jer her.
Klik på billedet for at se det i stor størrelse.
Livskvalitet hos danske patienter med myelomatose QoL-MM
Et kommende nationalt livskvalitetsprojekt
Mit navn er Lene Kongsgaard Nielsen, og jeg er i gang med at forberede et livskvalitetsprojekt for danske patienter med myelomatose. Ved Myelomatose Seminaret i Middelfart i oktober 2015 havde jeg fornøjelsen at præsentere projektet for tilstedeværende patienter og pårørende. I den forbindelse vil jeg gerne takke for jeres gode input og kommentarer.
Idéen til projektet udspringer fra Dansk Myelomatose Studiegruppe, som er et fagligt netværk med lægelige repræsentanter fra afdelinger i Danmark, hvor der behandles patienter med myelomatose. Den viden, der kommer ud af projektet skal således være med til at give de danske såvel som internationale patienters livskvalitet et løft. Der er derfor også positivt, at Dansk Myelomatose Forening bakker op om projektet.
Baggrund
Vi ved fra danske og internationale undersøgelser, at myelomatosepatienters livskvalitet er betydelig reduceret, også når man sammenligner med andre kræftpatienter. Denne viden bygger på selvrapportering via spørgeskemaer og viser, at forløbet af myelomatosepatienters livskvalitet typisk er således, at livskvaliteten ligger på laveste niveau umiddelbart i forbindelse med, at sygdommen bliver konstateret, og herefter ses generelt en forbedring i løbet af den første kemoterapibehandling, som topper efter 6-9 måneder. Hvordan livskvalitet udvikler sig derefter, har vi meget lidt viden om. Jeg kan derfor ikke sige noget generelt herom.
Viden om livskvalitet stammer, langt hen af vejen, fra kliniske undersøgelser, hvor patienter deltager i afprøvning af ny kræftbehandling eller nye behandlingskombinationer. Primært af sikkerhedsmæssige hensyn kan ikke alle deltage i kliniske undersøgelser. Patienter med andre sygdomme (af fx lunge, hjerte eller nyrer), ældre og svage bliver typisk ekskluderet, hvorfor viden om denne patientgruppes livskvalitet er yderst begrænset.
Hvad er livskvalitet?
Overordnet må man anse livskvalitet som komplekst, individuelt og dynamisk, og derfor er det ikke nemt at definere, selvom flere har forsøgt. I forhold til livskvalitet hos myelomatosepatienter, har man i mange år defineret livskvalitet ud fra symptomer, bivirkninger og graden heraf såkaldte helbredsrelateret livskvalitet. Man har nu indset, at fravær af sygdomssymptomer ikke nødvendigvis er lig med en livskvalitet i top, og er derfor begyndt at inddrage patienternes evaluering af egen funktionsniveau i forhold til hverdagssituationer i livskvalitetsmåling. Desuden fortæller patienter med kroniske sygdomme ved interviewundersøgelser, at det ikke nødvendigvis er symptomet i sig selv, der er afgørende for livskvaliteten, men nærmere, hvad symptomet betyder for hverdagen.
Hvordan den brede gruppe af danske myelomatosepatienter klarer hverdagen inkl. arbejds- og fritidsliv, har vi ingen dokumenteret viden om.
Det kommende nationale livskvalitetsprojekt – QoL-MM
Projektet har til formål at beskrive livskvaliteten hos hele den danske gruppe af myelomatosepatienter med fokus på såvel selvrapporteret helbredsrelateret livskvalitet og evaluering funktionsniveau i hverdagssituationer. For at have grundlag nok hertil, vil vi invitere 800 myelomatosepatienter til at deltage. Alle nye patienter og patienter med ”aktiv sygdom” kan deltage i projektet.
Projektet præsenteres for egnede myelomatosepatienter af enten lægen eller sygeplejersken på den afdeling, hvor sygdommen behandles. Ved start vil man blive bedt om at oplyses nogle personlige oplysninger, så som andre sygdomme, uddannelsesniveau mm. samt angive funktionsniveau i nogle udvalgte hverdagssituationer (madlavning, tøjvask mm.). Derefter vil deltagerne bliver bedt om at udfylde et spørgeskemasæt på 82 spørgsmål hver 4. uge i to år. Besvarelsen af spørgeskemasættet kommer primært til at foregå elektronisk via en e-mail, som sendes til deltagerne. Denne elektroniske svarmetode er afprøvet i et lignede projekt ved Roskilde Sygehus, hvor deltagerne fandt systemet nemt at bruge og, frem for alt, uden tekniske vanskeligheder. Da det ikke forventes, at alle myelomatosepatienter har ”mod på” denne elektroniske svarmetode, bliver det også muligt at udfylde spørgeskemasættet på papir eller i forbindelse med konsultation på sygehuset.
Oplysninger omkring sygdommen, kemoterapibehandling mm. trækkes efterfølgende fra danske registre, således mulige faktorer for god såvel som dårlig livskvalitet kan identificeres. Dette har naturligvis til formål at udarbejde nogle klare anbefalinger af, hvordan god livskvalitet for myelomatosepatienter opnås og opretholdes – både i forhold til, hvad man selv kan gøre som patient, og hvad sundhedspersonalet skal være opmærksomme på i forhold til sammensætning af kemoterapi, genoptræning osv.
Alt i alt, er projektet forsøgt opsat så enkelt og brugervenligt om muligt, således flest muligt får lyst til at deltage – yngre som ældre, stærke som skrøbelige. Dette for at opnå målet om at få et repræsentativt indblik i hele gruppen af danske myelomatosepatienters livskvalitet.
Blandt projektets overvejelser har også været en udveksling af den enkelte patients svar fra projektet med lægen i konsultationen, således resultatet ville kunne understøtte konsultationen og bidrage til overvejelser og beslutninger omkring behandling til gavn for patienten. Det er ikke en mulighed på nuværende tidspunkt.
Målet er at være klar til at starte d. 1. maj 2016, og tiden indtil da kommer til at gå med at indhente godkendelser fra myndigheder, tilpasse det elektroniske system og instruere afdelingerne, der behandler myelomatosepatienter, i håndtering af projektets opgaver. Derudover at søge økonomiske støtte. Projektet søges sponsoreret af blandt andet private fonde, Kræftens Bekæmpelse og lægemiddelindustrien. Sponsorer har ikke mulighed for at få indflydelse på projektet eller resultater.
Projektgruppen består af fem personer: Hovedvejleder er professor, overlæge og formand for Dansk Myelomatose Studiegruppe, Niels Abildgaard, Odense Universitetshospital. Medvejleder er overlæge Henrik Frederiksen, Odense Universitetshospital, seniorforsker og sygeplejerskeuddannet Mary Jarden fra Københavns Universitet samt læge og arkitekt bag det elektroniske system til besvarelse af spørgeskemasættet, Christen Lykkegaard Andersen, Herlev Sygehus. Jeg er projektleder og speciallæge i hæmatologi og ansat ved Hæmatologisk Forskningsenhed afd. X, Odense Universitetshospital, hvor arbejdet omkring projektet udgår fra.
To gange årligt vil jeg komme med en opdatering af projektet i myelomatosebladet, ligesom jeg løbende vil dele min viden med jer omhandlende livskvalitet.
Har du spørgsmål eller kommentarer, er du velkommen til at kontakte mig på lene.kongsgaard.nielsen@rsyd.dk.
Med venlig hilsen, Lene Kongsgaard Nielsen
indlæg om knogleskørhed
Har man måske lige fået diagnosen Myelomatose, og er man én af de patienter som har rygsmerter og måske har haft sammenfald af ryghvirvler, er man udfordret i sin dagligdag med hensyn til at bruge sin ryg rigtigt. Udfordret fordi stort set alle normale bevægelser, ud af seng, ind i sin bil, kan give smerter og en tid være næsten faretruende for ryggen.
Sådan var starten på Eriks sygdom. Måneders generende rygsmerter, som resulterede i sammenfald af hvirvler i forbindelse med udstigning af bil.
Meget kort efter diagnose og behandlingsstart henviste en fysioterapeut til pjecen: Krop & Fysik , Knogleskørhed, -og fra side 8, en god hjælp til milde øvelser man må udføre ved knogleskørhed. Kan bestilles via internettet på www.krop-fysik.dk eller telefonisk på 7584 1200.
Og på Osteoporose foreningens hjemmeside: www.osteoporose-f.dk. findes en lille video under vinduet kost og motion, hvor der linkes videre til øvelser og vejledning, der ender i videoen om forflytninger og brug af sin krop ved ud og indstigning af seng og bil og mange andre dagligdags nødvendige bevægelser. Videoen kan også findes direkte på http://universitetshospitalskejby.dk/as/osteoporose/
af Kirsten Seyer-Hansen
Opfølgning og kontrol af myelomatose fra 2015 – det nye nationale program for kontrol og opfølgning af myelomatose
af
Niels Abildgaard
Professor, overlæge
Formand Dansk Myelomatose Studie Gruppe (DMSG)
Odense Universitetshospital
Jeg har i 2013-2014 indgået i det nationale udvalg for ”opfølgning af kræft” med særligt ansvar for at anbefale og beskrive de lægefaglige indsatser ved myelomatose. De Danske Regioner og sygehuse skal her sidst i 2015 sikre iværksættelse af de nye opfølgningsprogrammer. Det samlede dokument for myelomatose er offentliggjort på Sundhedsstyrelsens hjemmeside og kan nås via dette link: https://sundhedsstyrelsen.dk/da/udgivelser/2015/opfoelgningsprogram-for-myelomatose. I det følgende gennemgår jeg i en kortere version det vigtigste indhold i dokumentet.
Jeg ved, at en del patienter med myelomatose er bekymrede for, om de nye retningslinjer kommer til at betyde en forringelse af kontrollen af deres sygdom. Derfor vil jeg starte med at slå fast, at det på ingen måde er tilfældet. Kontrollen af sygdommen forbliver god og vil fortsat have sin basis i den hæmatologiske afdeling ledet af myelomatose-ansvarlig speciallæge og udført af et team af myelomatose-kyndige læger og sygeplejersker. Ved nogle kræftformer lægger programmet op til, at efterkontrol af kræftsygdommen kan overgå til egen praktiserende læge, men det anbefales ikke ved myelomatose.
Myelomatose er en meget kompleks sygdom. Sygdomsaktivitet kan vise sig på mange forskellige måder, og der er næsten ikke to patienter, som er ens i deres forløb eller har de samme symptomer på sygdommen. Myelomatose er også en ret sjælden sygdom. Fra lægelige side har vi derfor anbefalet, at kontrol af sygdommen fortsat skal foregå i den hæmatologiske afdeling hos myelomatose kyndig speciallæge.
Kontrollen af myelomatose bliver ikke forringet – men bliver den bedre?
Ja, det tror jeg, den gør. Først og fremmest bliver kontrollen mere ensartet i landet. Det har været et af formålene med det nye program at skabe national ensartethed i tilbuddene om kontrol, herunder for hvilke blodprøver og hvilke scanningsundersøgelser, som bør tages, samt hvornår de bør tages.
Herudover har det været vigtigt at øge opmærksomheden på, at en myelomatosepatient ikke kun møder til kontrol for at sikre, at myelomatosen er i ro, men at der også er en række andre behov og hensyn, som skal varetages. Derfor bliver programmet ikke kaldt ”kontrol af kræft” men i stedet ”opfølgning af kræft”. Det nye program skal øge fokus på en række andre aspekter ved det at have myelomatose og have modtaget behandling herfor. Det kan f.eks. dreje sig om en plan for genoptræning og rehabilitering, psykosocial støtte mv.
Hvad indgår i det nye program?
Følgende vigtige aspekter skal fremover indgå i opfølgningen af myelomatose:
- Tidlig påvisning af tegn på tilbagefald af sygdom, sygdomsforværrelse og behandlingskrævende sygdom
- Afhjælpning af fortsatte symptomer på sygdoms- eller behandlingsfølger
- genoptræning og rehabilitering med særlig fokus på de typiske følger efter myelomatose og behandlingen heraf
- Gennemførelse af understøttende behandling, herunder bisfosfonat behandling som knoglebeskyttelse og evt. immunglobulin behandling som infektionsprofylakse
- Psykosocial støtte, herunder hjælp til at ”leve” med kronisk kræftlidelse’
- Patientuddannelse med fokus på selvhjælp til håndtering af komplikationer og oplæring i opmærksomhed overfor symptomer på sygdomstilbagefald
- Støtte af pårørende
- Forskning (protokol) i effekt vedligeholdelsesbehandling, understøttende behandling og i evt. senfølger af behandlingen
Behovet for hjælp og støtte indenfor de enkelte områder vil være meget forskelligt fra patient til patient. Den konkrete opfølgning af en myelomatosepatient skal derfor individualiseres og planen for opfølgning skal bero på en konkret behovsvurdering. Denne behovsvurdering foretages på bestemte tidspunkter i forløbet, f.eks 2-3 måneder efter afsluttet højdosis kemoterapi med stamcellestøtte, eller 3-4 uger efter afsluttet ikke-intensiv behandling.
Individuel vurdering af behovet for opfølgning og indsatser
Det er meningen, at patienten skal indgå aktivt i denne behovsvurdering. En plan for den individuelle opfølgning skal udarbejdes i dialog og samarbejde mellem læge, sygeplejerske, patient og pårørende.
En patient med myelomatose har ikke kun brug for at vide, om sygdommen er i ro eller om der kan være tegn på tilbagefald af sygdommen. Vedkommende har også brug for støtte, herunder viden om, hvordan de selv kan handle, hvad de skal være opmærksomme på i forhold til symptomer, senfølger samt psykosocial støtte.
For patienterne er det væsentligt, at de ved behov kan få kontakt med relevante fagpersoner. Kontinuitet ift. kontakt med sundhedsvæsenet, information m.v. er vigtig for patienten. Det nye program anbefaler overvejelser om brug af nye teknologiske muligheder i opfølgningen af patienterne, f.eks. ved brug af officiel mailboks, som læses og besvares på bestemte tidspunkter, telefonisk opfølgning, opfølgning via Skype m.v.
Hvad er vigtigt for dig at være opmærksom på i forhold til sygdommen?
Næsten alle patienter med myelomatose vil før eller siden opleve tilbagefald af sygdom, og når behovet for ny behandling er til stede, vil ny behandling som regel igen kunne bringe sygdommen tilbage i en rolig fase, inden fornyet aktivitet opstår igen. Patienten vil derfor have behov for en livslang opfølgning.
I opfølgningsfasen er det vigtigt, at patienten selv er opmærksom på typiske symptomer på myelomatose. Dels skal disse symptomer nævnes for lægen eller sygeplejersken ved kontrolbesøg; dels skal visse symptomer give anledning, at man som patient umiddelbart tager kontakt til ambulatoriet og fortæller om symptomerne. Der kan være behov for at fremskynde kontrol eller gennemføre hurtig røntgen eller scanningsundersøgelse.
Følgende symptomer bør medføre umiddelbar kontakt til ambulatoriet, hvor du går til opfølgning:
- Nedsat muskelstyrke i begge ben; det kan f.eks. vise sig som nytilkommen gangbesvær, eller at du ikke er i stand til at støtte på benene
- Problemer med at komme af med vandet; altså at du ikke er i stand til at tisse
- Problemer med at holde på afføringen
De nævnte symptomer kan være første tegn på trykpåvirkning af rygmarven. Der vil være behov for at udføre akut scanningsundersøgelse af rygsøjlen.
- Hvis du oplever dybe smerter i bryst- eller lænderyg, evt. med fornemmelse af båndformede smerter rundt om brystkassen eller maveregionen. Smerter kan vise sig i dagtimerne eller om natten når du ligger i sengen.
Dette kan det tilsvarende være tegn på truende tryk mod rygmarven, og du skal straks kontakte ambulatoriet.
- Andre nytilkomne smerter i bevægeapparatet. Det kan dreje sig om uprovokerede smerter, som er dukket op uden forklaring, f.eks. smerter i skulder eller hofte. Hvis det skyldes truende myelomatose skade på knogle, vil smerten ofte blive værre når knoglen bruges eller belastes, og blive bedre når knoglen hviles, f.eks. når man sidder eller ligger ned. Hvis en sådan smerte holder ved, altså ikke går over inden for et par dage bør du også kontakte ambulatoriet. Vi kan alle opleve en forbigående muskelsmerte efter en uvant belastning eller løft, men hvis smerten fortsætter, bør du kontakte ambulatoriet.
- Hvis du oplever pludselige, stærke smerter i en knogle kan der være tale om et knoglebrud, og du bør kontakte ambulatoriet. Der skal formentlig gennemføres røntgen- eller scanningsundersøgelse af det smertevoldende område.
I forbindelse med dine opfølgnings besøg i ambulatoriet skal du specielt nævne hvis du har ændringer i velkendte symptomer eller har oplevet et eller flere af følgende symptomer:
- Forværrede smerter fra et område, hvor du er vant til at have ondt
- Nytilkomne smerter
- Nytilkomne eller forværrede føleforstyrrelser eller stikkende/prikkende fornemmelse i et område
- Ændring i tarmfunktionen med nytilkommen tendens til hård mave eller løs mave
- Vægttab eller vægtstigning
- Træthed eller svimmelhed
- Svimmelhed, når du rejser dig
- Nytilkommen åndenød, f.eks. ved trappegang
- Observerede ændringer i hud eller slimhinder
- Ændring i vandladning, herunder hyppigere vandladning eller urin der skummer mere end normalt
- Hvis du har følt nogle knuder
Herudover er det vigtig at vide, at ethvert nytilkomment symptom bør nævnes for din læge eller sygeplejerske ved besøget. Myelomatose er en kompleks sygdom, og der kan være sjældne symptomer, som kan være knyttet til sygdommen. Det kan være et symptom, som du ikke selv mener har noget med sygdommen at gøre, men som alligevel kan have det, og det vil den erfarne myelomatose læge kunne vurdere.
Hvordan sker opfølgningen?
Ifølge det nye program skal patienter med myelomatose som sagt fortsat følges i hæmatologisk afdeling.
Den myelomatose ansvarlige speciallæge, som var ansvarlig for din behandling, er også ansvarlig for at koordinere og fordele opgaverne af opfølgningen. Sygeplejersker med specialviden om myelomatose kan blive inddraget i den enkeltes opfølgningsprogram.
Det individuelle program for opfølgning vil tage hensyn til en række ting. Hyppigheden af opfølgning vil afhænge af forandringer i blodprøverne over tid, patientens symptomer, herunder komplikationer til sygdom og behandling og den forventede risiko for tilbagefald. F.eks anbefales hyppigere opfølgning af patienter, som tidligere har oplevet tilbagefald af sygdommen.
Den generelle anbefaling er:
- Ambulant opfølgning hver 3. måned for velbefindende patienter i remission efter primær behandling. Ved fortsat stabil remission i 3 år kan opfølgningen gradvist mindskes til hver 4.-6. måned.
- Ambulant opfølgning hver 4.-6. uge for velbefindende patienter i remission efter 2. eller senere linje behandling.
- Fremmøde til understøttende behandling med bisfosfonat (zoledronsyre (Zometa), pamidronat, pamifos), immunglobuliner, planlagt vedligeholdelsesbehandling mv. kan hos velbefindende patienter gennemføres ved sygeplejerske.
- Tilbagefald af sygdom konstateres oftest ud fra blodprøvesvar. Hvis tilbagefaldet sker langsomt og sløvt, vil der ikke altid være behov for at starte behandling med det samme. Hos sådanne patienter anbefales til gengæld hyppigere fremmøde til opfølgning. Ved tegn på begyndende sygdomsaktivitet øges derfor opfølgningen til hver 2.-4. uge.
Lægens opsporing af tilbagefald af sygdom
De symptomer du beretter for lægen – eller som lægen spørger ind til ved besøget – indgår i lægens vurdering af om din sygdom fortsat er i ro.
Herudover tages der blod- og urinprøver for at undersøge tegn på sygdommen.
Det er sjældent nødvendig at udføre knoglemarvsundersøgelse for at holde øje med sygdommen.
Røntgenundersøgelser udføres ved behov, hvilket vil sige ved smerter eller mistanke om tilbagefald af sygdom.
Scanningsundersøgelser udføres ved mistanke om sygdomsaktivitet i knoglerne. Specielt vil scanningsundersøgelse være vigtig, hvis almindelig røntgen undersøgelse ikke giver forklaring på symptomer fra bevægeapparatet.
Der udføres også scanningsundersøgelse, hvis der opstår stærke rygsmerter eller mistanke om tryk mod rygmarven.
PET-CT scanning er en nyere type scanningsundersøgelse. PET-CT scanning overvejes ved uklare symptomer eller usikre billeddiagnostiske fund. Specielt har PET-CT værdi ved mistanke om myelomatosesvulst udenfor knoglemarven.
Senfølger ved myelomatose
Efter endt behandling og start af opfølgningsprogrammet vil de fleste patienter have nogle gener, som enten skyldes komplikationer til sygdommen eller til den givne behandling. Det kan f.eks dreje sig om
- følger efter knogleskader, herunder rygmarvsskade
- følger efter højdosis kemoterapi med stamcellestøtte, som ofte har medført stort vægttab og funktionstab, langvarig diarré, og tidlig overgangsalder hos yngre kvinder
- senfølger efter nerveskadende behandling med bortezomib (Velcade) eller thalidomid med føleforstyrelser, smertefuld prikken/stikken eller muskelsymptomer
- angst, depression, hukommelses- og koncentrationsbesvær
- eksistentielle problemer
- påvirket/ophørt sexliv og risiko for nedsat fertilitet (begge køn)
- træthed og søvnproblemer
- hjerte- eller nyreproblemer pga. aflejringssygdom (amyloidose)Ved den individuelle behovsvurdering skal disse og andre forhold gennemgås, og der skal lægges individuel plan for indsats til lindring og forbedring, bl.a. via genoptræning og rehabilitering. Rehabilitering, lindring, psykosocial støtte og egenomsorg Opfølgningsprogrammet for myelomatose beskriver følgende indsatser inden for disse aspekter. Bemærk, at oplægget indebærer øget indsats allerede tidligt i forløbet, altså allerede under den indledende behandling og ikke alene i opfølgningsforløbet.Formålet med rehabilitering er primært:
- at patienten får viden om sygdom, behandlingsforløb og bivirkninger/ senfølger
- at patienten får indsigt i egne og andres reaktioner og handlinger
- at patienten tværfagligt støttes; herunder psykosocialt og i forhold til egenomsorg Den tidlige rehabiliterende indsats indebærer, at patienten fra diagnosen løbende vurderes i forhold til rehabiliteringsbehov, og at der for patienter med behov udarbejdes en specifik plan for rehabilitering. Planen afstemmes med patient og pårørende. Undervisning i egenomsorg gives så tidligt i behandlingsforløbet som muligt. Undervisning tilbydes med henblik på, at patienten får viden om og handlemuligheder i forhold til håndtering af fysiske, psykiske og sociale problemstillinger som følge af diagnose og behandling. I samarbejde med patienten vurderes det, om der er behov for evt. genoptræningsplan, psykologbistand, kontakt til patientforeningen Dansk Myelomatose Forening, rehabiliteringsophold, socialrådgiver eller andet. Der tages udgangspunkt i patientens hverdagsliv med belysning af de forandringer af fysisk-, psykosocial- og eksistentiel karakter, som sygdom og behandling har medført.En vigtig del af den rehabiliterende indsats er patientundervisning i selvtræningsprogrammer. Dette bør ske ved fysioterapeut med specialviden omkring myelomatose. I denne undervisning vil også indgå patientuddannelse i de ”alarm”-symptomer fra bevægeapparatet, som patienten umiddelbart skal reagere på, og som skal medføre henvendelse til behandlende læge/ hæmatologisk ambulatorium.
- Patienten modtager såvel mundtlig som skriftlig information om relevante rehabiliteringstilbud. Under behandlingsforløbet, ved afsluttet behandling og ved udskrivelse fra indlæggelse til højdosis kemoterapi med stamcellestøtte vurderes behov for henvisning til genoptræning. Der skelnes mellem almen og specialiseret genoptræning. Almen genoptræning foregår i kommunalt regi. Specialiseret genoptræning foregår på sygehus på i et tværfagligt samarbejde på specialist niveau.
Hvad er Immunonkologi? Patientvejledning
Hvorfor denne folder?
Forskere over hele verden har i flere årtier studeret den rolle, som immunsystemet kan spille i bekæmpelsen af kræft.
Det er imidlertid først for ganske nylig, at man har fundet immunonkologiske behandlinger, som giver vedvarende fordel i i kampen mod kræft for patienter, som tidligere havde meget få behandlingsmuligheder at vælge imellem. Disse behandlinger er et “gennembrud” inden for kræftbehandling, og de har potentiale til at revolutionere den måde, vi behandler mange former for kræft på.
Formålet med denne folder er at give patienterne en forståelse af, hvad disse nye behandlinger betyder, hvordan de adskiller sig fra eksisterende behandlinger, samt hvilken rolle de kommer til at spille i årene fremover.
Se folderen her
(denne folder er oversat fra engelsk og videregives i sin oversættelse uden ansvar)
Opfølgningsprogrammer
Standardramme for opfølgningsplan
Infektioner
INFEKTIONER
Indlæg af Patient Bjarne Brønsvig
Mange af vi myelomatose patienter døjer med hyppige infektioner, da en del af den medicin vi får ’trykker’ vort i forvejen angrebne immunforsvar. Jeg har i 2 år været på Revlimid og Dexamethason. Da jeg deltog i et kontrolleret forsøg, var jeg meget obs. på at notere alt om, hvordan jeg havde det, og jeg måtte konstatere, at jeg fra sidst på året 2012 til – 31.august 2013 stort set konstant blev overfaldet af infektioner. Ondt i halsen, konstant hoste, snot og slim, småfeber ledsaget af træthed. Ind i mellem var feberen så høj eller længevarende, at penicillin kom i brug. Hele juli måned lå jeg stort set på sofaen. Det var træls.
I begyndelse af september var jeg på Riget til kontrol. Jeg læste rent tilfældig i et af de fremlagte blade en anbefaling af en bog om infektioner:
Styrk immunforsvaret af Pernille Lund.
ISBN 978-87-7070-362-8
Forlaget Hovedland
Pris kr. 245,00.
Der er godt nok mange gode råd. Det er helt overvældende. Jeg skimmede hele bogen,
Og besluttede så at nærlæse afsnit, der indeholdt råd til kræftramte. Ud fra dette sammensatte jeg en cocktail, som følger:
Morgen:
Saft af ½ økologisk citron, varmt vand og en sjat honning C vitamin
1 spsk. økologisk rapsolie Omega 9
1 pille Krill olie Omega 3 115 mg
1 pille selen 100 mg
1 pille D vitamin (vinter) 35 mg
Aften:
1 pille Magnesium 375 mg
Jeg tager ikke andre vitaminpiller som eks multivitamin, idet jeg forsøger at spise varieret og derigennem få de almindelige vitaminer og mineraler.
Udover ovenstående får jeg selvfølgelig de af lægen ordinerede piller mod selve myelomatosen.
Jeg begyndte at tage denne cocktail ca. 1/9 2013. Efter ca 2 uger var det slut med infektioner. Helt til februar 2014 var jeg stort set fri for infektioner. Kun lidt småtteri ind imellem, såsom ’skrubtudser’ i halsen om morgen. Medio februar havde jeg et anfald af infektion med lidt feber, ondt i hals etc., men det drev over i løbet af 4 dage. Næste større anfald kom 16/9 2014 på den næstsidste feriedag af 14 dage. Den 17/9 måtte jeg gå i seng med feber (38,7) forfærdelig hoste, dårlig mave og ondt i halsen. Men på hjemrejsedagen 18/9 havde feberen næsten lagt sig og jeg havde en relativ fin rejsedag. Dagen efter var feberen væk og jeg havde det fint. Men så fik jeg et mindre overkommeligt efterspil, der nu 30/9 er endelig slut. Men der har været mange hostende mennesker omkring os i denne periode. Min ellers raske hustru har hostet i nu snart 5 uger!!!
Der er for mig ingen tvivl om, at det jeg har gjort har skaffet mig næsten 1 års fred for infektioner indtil videre, og jeg fortsætter fortrøstningsvis.
Til slut vil jeg KRAFTIGT understrege
1) Denne ’kur’ har hjulpet mig. Om den kan hjælpe andre kan jeg ikke garantere.
2) Fortæl altid jeres behandlende læge, hvad i påtænker af den slags kure INDEN i begynder. Noget af det i påtænker at tage, kan måske influere på virkningen af det lægemiddel, jeres læge ordinerer.
Og så held og lykke med at bruge min kur evt. justeret efter egne ideer inspireret af nævnte bog.
Bjarne Brønsvig



